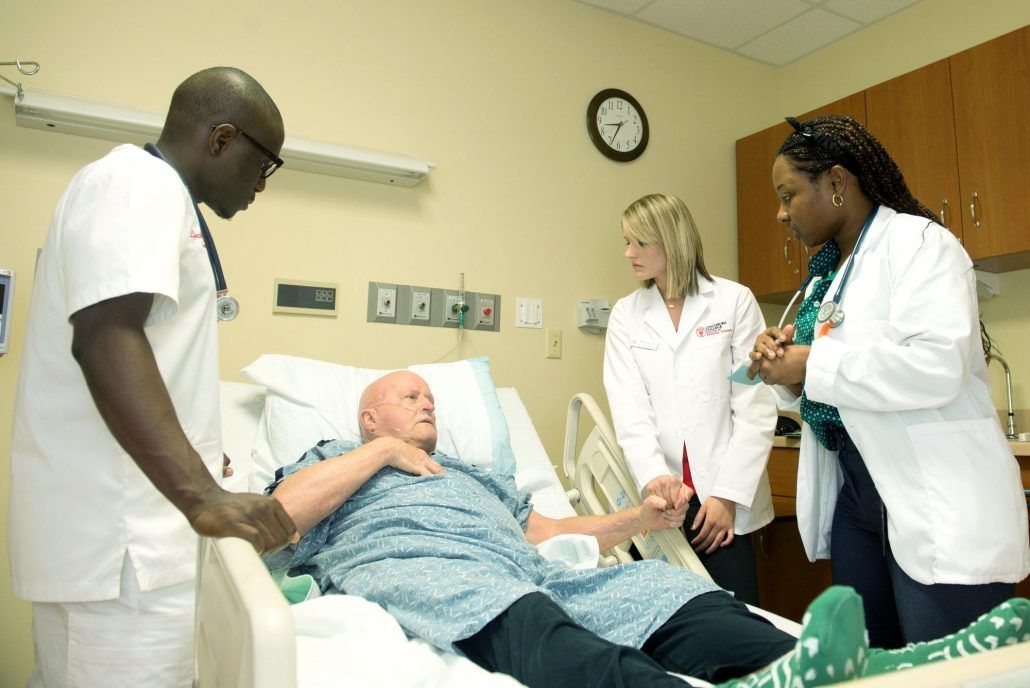
Ao longo do tratamento oncológico sabemos que o paciente será assistido por diversos profissionais: oncologistas, cirurgiões, fisioterapeutas, nutricionistas, radiologistas, psicólogos, entre outros. As informações, orientações, procedimentos e condutas apresentadas pela equipe são desconhecidas, causando insegurança e medo. O paciente com frequência refere sensação de descontrole e de perda de autonomia frente a sua própria vida.
“Eu via a boca do médico mexendo, mas não conseguia ouvir ele dizer mais nada depois que ele disse que o meu exame não era bom”.
“Imediatamente entrei na internet e vi que me restavam apenas 6 meses de vida”.
“É o mesmo câncer que minha sogra morreu, estou fazendo um esforço imenso para separar as experiências”.
“Como será minha vida agora? Mudou tudo”.
“Será que meu marido vai voltar a se alimentar com prazer?”.
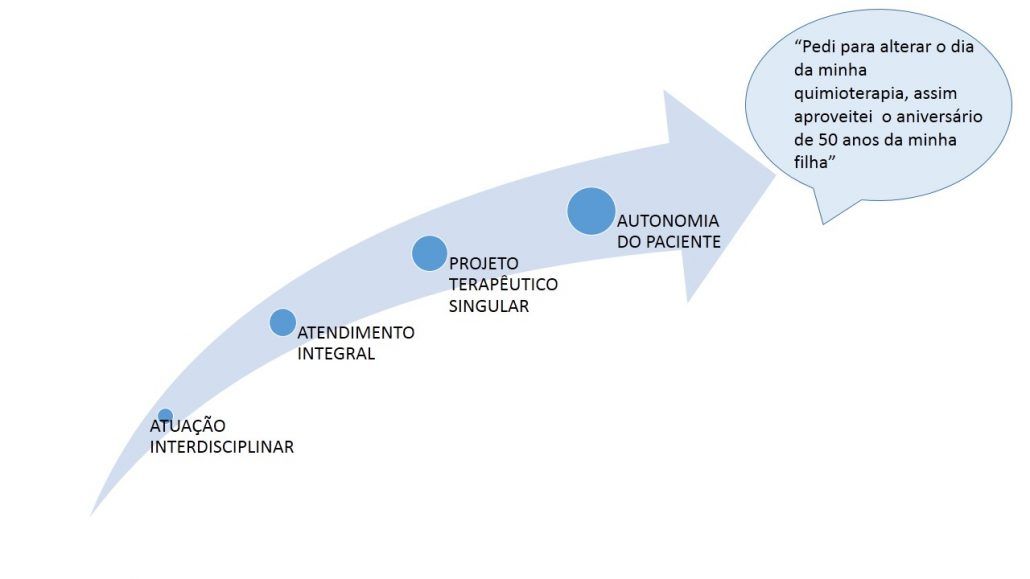
Enquanto equipe nos perguntamos: como podemos favorecer a autonomia dos pacientes, conferindo-lhes maior participação nas escolhas e condução de seu tratamento, mesmo frente ao impacto emocional que geralmente a doença oncológico traz? Acreditamos que conceitos como interdisciplinaridade, atendimento integral, singular, baseados na escuta e no vínculo estão relacionados a esta reflexão.
O paciente oncológico e sua família com frequência são assistidos por uma equipe multidisciplinar. Entretanto, esta equipe não necessariamente atua de modo interdisciplinar.
No cuidado interdisciplinar o paciente ocupa o centro do cuidado, não a doença, e a interdisciplinaridade é o fator mediador que permeia a relação entre os profissionais, tal como na imagem abaixo:
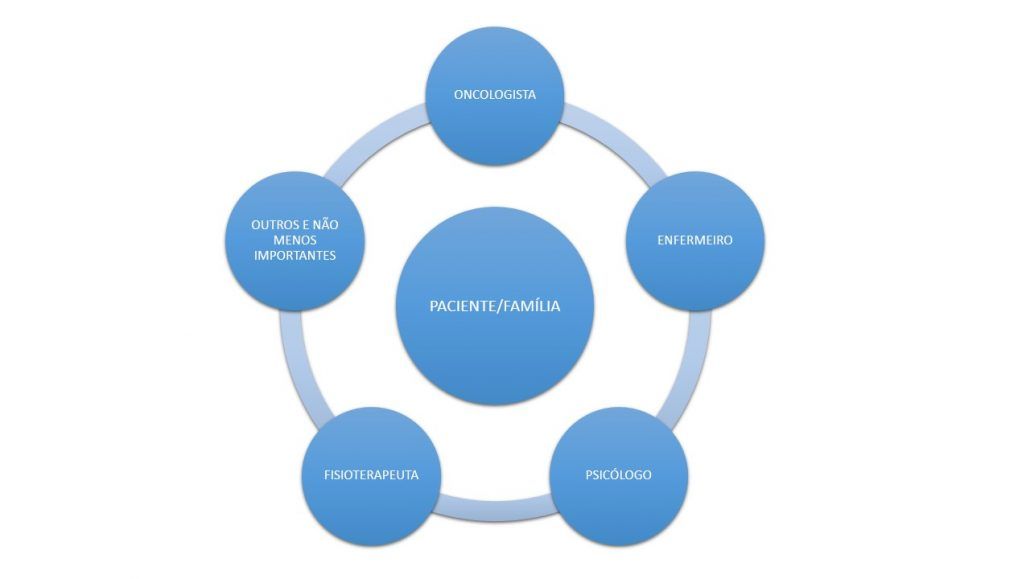
Entendemos o cuidado interdisciplinar como um fator mediador da relação entre as diferentes especialidades, proporcionando uma convivência criativa entre os diversos campos de conhecimento. Porém, para uma equipe atuar de modo interdisciplinar é preciso permeabilidade dos profissionais. O que traz impasses no dia-dia visto que as formações em saúde são influenciadas pelo modelo biomédico, com ênfase na perspectiva tecnicista e no acúmulo de informações e especializações precoces.
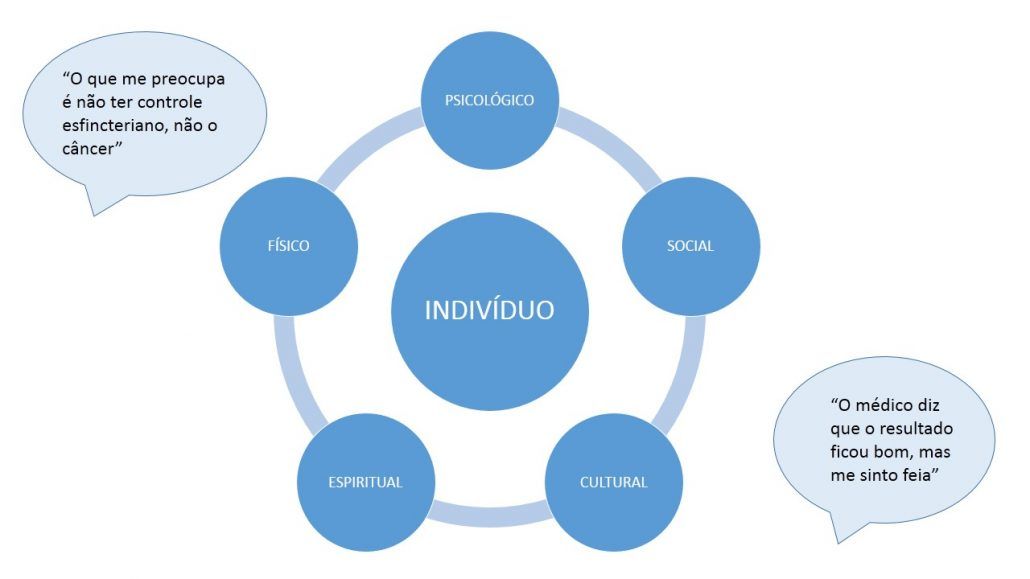
Em oncologia diferentes aspectos podem permear a vivência do paciente, alguns são evidenciados na imagem a seguir:
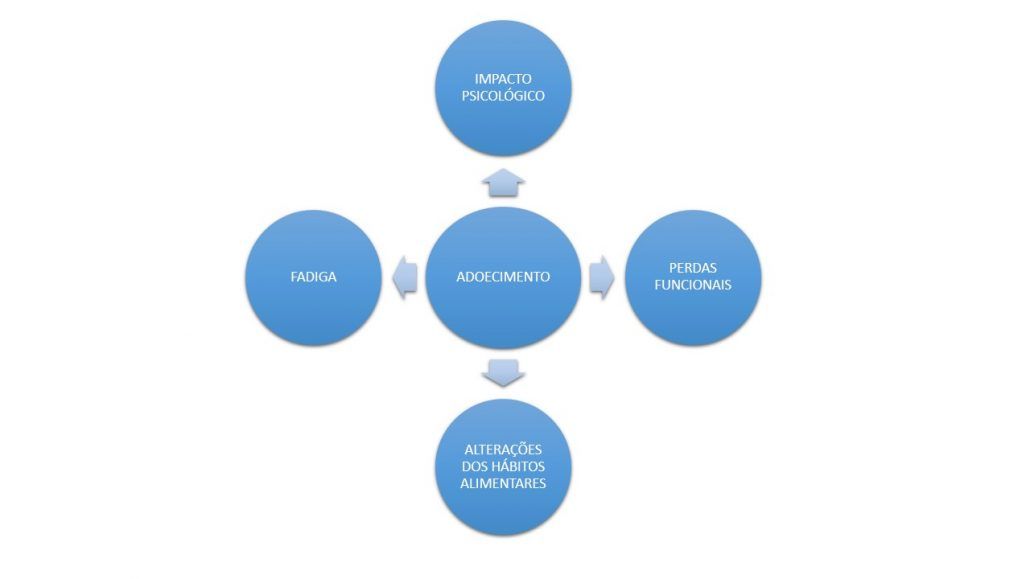
Assim, nota-se que o cuidado interdisciplinar proporciona o atendimento integral do sujeito, uma vez que ele é pensado como um todo: os aspectos sociais, culturais, físicos, psicológicos e espirituais são considerados pelos profissionais que o cercam e que estabelecem uma relação permeável entre si.
Para este modo de trabalho muitos autores sugerem o termo CLÍNICA AMPLIADA. Uma vez que “não há problema de saúde ou doença sem que estejam encarnadas em sujeitos, em pessoas. Clínica do sujeito: essa é a principal ampliação sugerida.” (Campos & Amaral, 2007). Ou seja, o centro da atenção torna-se o paciente. Este funcionamento torna possível também a construção de um PROJETO TERAPÊUTICO SINGULAR para o paciente, além de compreendermos o sujeito de maneira integral, não podemos nos esquecer que cada sujeito é único e possui as suas próprias crenças, valores e cultura, sua própria singularidade.
Tal como na imagem a seguir e algumas falas destacam:
Até aqui podemos nos perguntar: mas como este cuidado se relaciona com a autonomia do paciente frente ao seu tratamento?
Onocko-Campos (2003) aponta uma reflexão importante a este respeito: “de que serve a qualquer ser humano saber que é hipertenso se não vai ter acesso a cuidados baseados no vínculo, na construção de um projeto terapêutico individual, para ele próprio co-participar da construção de novos estilos de vidas para si?”
Muitos teóricos discutem que a autonomia do paciente frente ao seu tratamento, é facilitada por uma equipe de referência (equipe fixa) que trabalha de modo interdisciplinar e constrói a partir do vínculo e da escuta projetos terapêuticos singulares para os seus pacientes. “Autonomia é entendida aqui como um conceito relativo, não como a ausência de qualquer tipo de dependência, mas como uma ampliação da capacidade do usuário de lidar com sua própria rede ou sistema de dependências.” (Campos & Amaral, 2007)
Assim, para favorecer a autonomia do paciente os teóricos e a prática nos mostram que intervenções visando a capacidade de autocuidado do paciente, compreensão sobre o processo saúde/enfermidade, cuidado aos aspectos físicos, sociais e psicológicos são benéficas. Dessa maneira, “a terapêutica não se restringirá, em conseqüência, somente a fármacos e à cirurgia; há mais recursos terapêuticos do que esses, como, por exemplo, valorizar o poder terapêutico da escuta e da palavra, o poder da educação em saúde e do apoio psicossocial.” (Campos & Amaral, 2007).
Não nos esquecendo que a metodologia de trabalho será sempre de acordo com a especificidade de cada caso e COMPARTILHADA entre os diferentes membros da equipe, família e paciente. Além disso, não podemos confundir autonomia com desamparo, o paciente autônomo, amparado pela equipe (no conhecimento técnico e vínculo), toma decisões frente ao seu tratamento.
Em resumo, um caminho sugerido:
Fontes dos artigos e mais informações:
Campos G & Amaral M. A clínica ampliada e compartilhada, a gestão democrática e redes de atenção como referenciais teórico-operacionais para a reforma do hospital. Ciência & Saúde Coletiva, 12(4):849-859, 2007
Emerich BF, Onocko-Campos R. Formação para o trabalho em Saúde Mental: reflexões a partir das concepções de Sujeito, Coletivo e Instituição. Interface (Botucatu). 2019; 23: e170521 https://doi.org/10.1590/Interface.170521
Onocko-Campos R, Emerich BF, Ricci EC. Residência Multiprofissional em Saúde Mental: suporte teórico para o percurso formativo . Interface (Botucatu). 2019; 23: e170813 https://doi.org/10.1590/Interface.170813
ONOCKO CAMPOS, R2003: Planejamento em Saúde: A armadilha da Dicotomia Publico – Privado – RAP – Revista de Administração Pública, São Paulo, V. 37, n. 2, p. 189- 200, março/abril, 2003